Малоизвестный и часто совсем незаметный синдром Мея‑Тернера может привести к состояниям, которые грозят пациенту инвалидизацией и даже гибелью. По каким признакам можно его распознать, как диагностировать и вылечить, рассказывает врач-сердечно-сосудистый хирург клиники «Инномед» Андрей Киселев.
— Андрей Дмитриевич, недавно в «Инномеде» прошла лечение пациентка с синдромом Мея‑Тернера. С каким жалобами она обратилась и что помогло вам поставить диагноз?
— Женщина 38 лет длительное время страдала от болевого синдрома внизу живота разной интенсивности вне зависимости от времени суток и физической нагрузки. Также ее беспокоило варикозное расширение поверхностных вен в области промежности и интенсивный болевой синдром во время полового акта. Довольно долго она проходила обследование у гинекологов, неврологов, хирургов, врачи предлагали ей различные методы лечения, но пациентке ничего не помогало.
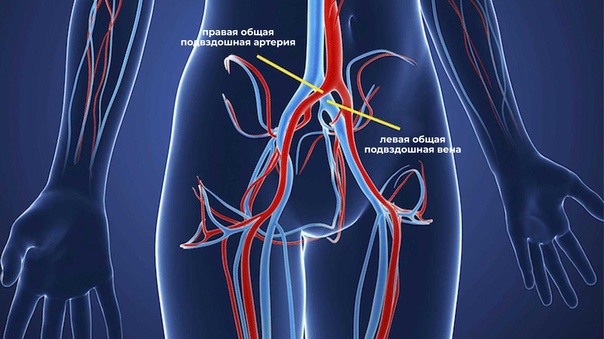
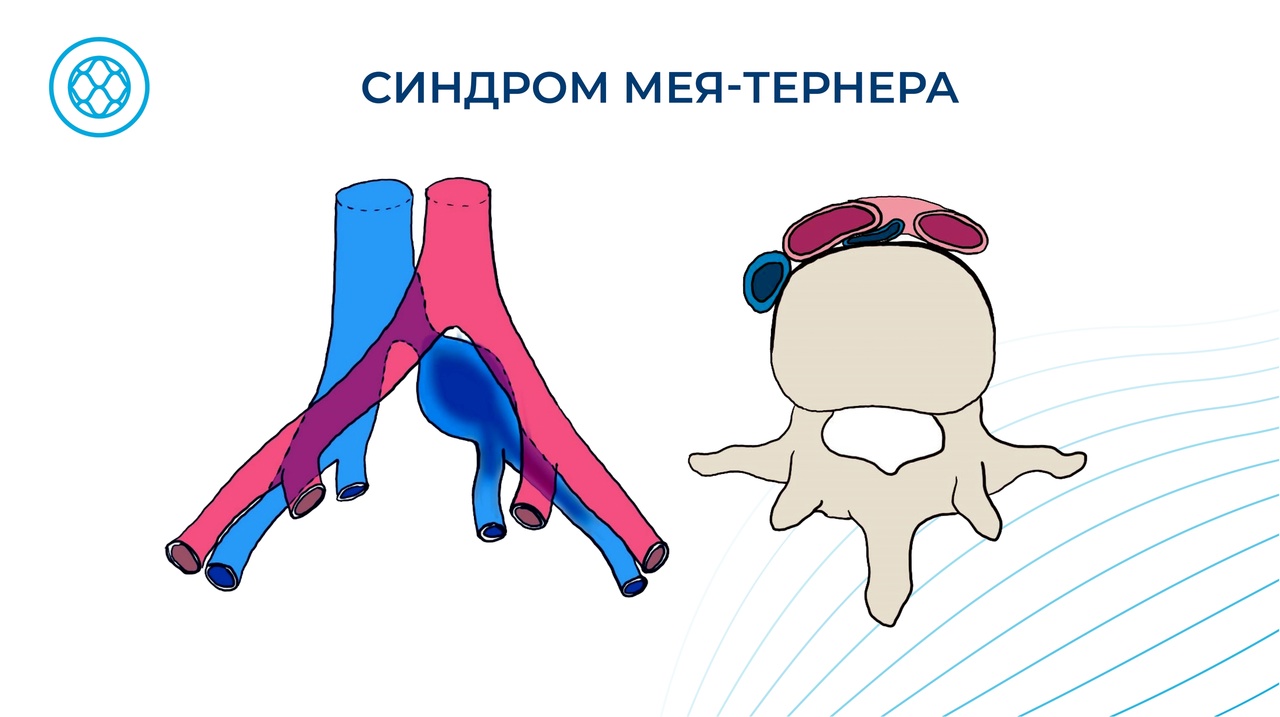
Примерно полгода назад пациентке провели МРТ с контрастированием, по данным которого определялся грубый стеноз (то есть сужение) общей подвздошной вены слева. Податливая, нежная по своей структуре подвздошная вена оказалась сдавлена между более жесткой и полнокровной правой подвздошной артерией и позвоночником. Такое состояние определяется в медицинской литературе как синдром Мея‑Тернера (СМТ).
— Кто болеет им чаще всего?
— В группе риска — мужчины и женщины астенического телосложения, то есть высокие и худощавые. Чаще симптомы развиваются у молодых женщин, которые как правило уже рожали или прямо сейчас находятся в состоянии беременности.
— Почему пациентке так долго не ставили правильный диагноз?
— Синдром Мея-Тернера был открыт в 1957 году, но ему не придавали большого значения, потому что симптомы, которые развиваются в ходе данного заболевания, зачастую не имеют ярко выраженной клинической картины. Пациенты просто не обращают на них внимания. И даже сегодня диагностика этого заболевания развита довольно слабо.
— А на что нужно обязательно обращать внимание?
— Синдром Мея-Тернера имеет три последовательные стадии. На первой стадии никаких проявлений нет. Тут нужно понимать, что далеко не у всех пациентов, имеющих данную патологию, проблема проявляется клинически, и люди в принципе могут жить с этим синдромом и не подозревать о его существовании.
Для появления симптомов обычно нужен какой‑то спусковой крючок, триггер. Таким триггером может послужить ситуация, когда, например, пациент после травмы длительно иммобилизирован (находится в вынужденном неподвижном состоянии). Или беременность у женщины — особенно, если плод крупный, либо беременность многоплодная, либо, как это было у нашей пациентки, несколько беременностей подряд.
И в случае прогрессирования проблемы развивается вторая стадия — так называемый неокклюзивный синдром Мея‑Тернера, когда мы наблюдаем сужение подвздошной вены. Кровь уже не может идти с нужной скоростью по этой крупной центральной вене, и поэтому несвойственную им нагрузку принимают на себя вынужденные «помощники» — вены малого таза. Вследствие этого у мужчин варикозно расширяются вены семенных канатиков, у женщин — вены яичников и матки. На этой стадии пациент начинает чувствовать дискомфорт, боли внизу живота, боль во время и после полового акта.
К огромному сожалению, довольно часто человек с СМТ попадает к врачу только когда развивается самая тяжелая и проблемная третья стадия — окклюзивный тромбоз. Другими словами — когда на месте стеноза начинают формироваться тромбы. Этот процесс происходит очень быстро, и если пациент и врач не обращали внимания на предыдущие симптомы, то его результат может быть плачевным: возникает тромбоз подвздошных вен и вместе с ним — риск тромбоэмболии легочной артерии, которая влечет за собой инвалидизацию либо гибель пациента.
— То есть синдром Мея‑Тернера может быть настолько опасен?
— В прошлом считалось, что только в 3–5 процентах случаев возникновения венозных тромбозов «виноват» синдром Мея‑Тернера. Но когда появились более детальные исследования, оказалось, что тромбоз подвздошных вен слева развился из‑за СМТ у 20–25 процентов пациентов.
Поэтому важно обращать внимание на эту проблему, причем всем врачам — и гинекологам, и хирургам, и неврологам, и сосудистым хирургам. Когда стоит насторожиться? Если к нам на прием пришел пациент с варикозной болезнью, и у нас есть основания подозревать, что она носит вторичный характер; если мы видим симптомы варикоцеле (расширение яичковых вен) у мужчин и овариковарикоцеле (расширение яичниковых вен) у женщин; если пациент с болевым синдромом внизу живота неясной этиологии уже обошел множество специалистов, перепробовал несколько видов лечения, и ничего ему не помогает — все это поводы задуматься, что существует какая‑то большая сосудистая, и вероятнее всего венозная, проблема.
— Как ее можно диагностировать?
— Можно начать с такого простого исследования, как трансабдоминальное УЗИ. В большинстве случаев врач УЗИ сможет увидеть сдавление вены. Если по каким‑то причинам сделать это невозможно, нам помогут более сложные исследования — компьютерная томография и магнитно-резонансная томография с контрастированием.
— Чем можно помочь пациентам с синдромом Мея‑Тернера?
— Единственное лечение синдрома Мея‑Тернера — это эндоваскулярная операция по имплантации стента, то есть металлического внутрисосудистого протеза, в пораженный участок вены. Суть операции состоит в том, чтобы восстановить просвет сосуда. Стент остается там на всю жизнь, со временем обрастая собственной сосудистой тканью.
В первые полгода после операции очень важно принимать антикоагулянты и дезагреганты (препараты, которые препятствуют образованию тромбов на стенте) — только так мы добьемся должного результата.
Почему выбирают нас?
К нам едут со всей России — каждый год пациентами «Инномеда» становятся больше тысячи человек из Москвы, Санкт-Петербурга, Ярославля, Омска, Краснодара, Самары, Перми, Волгограда, Севастополя, Нижнего Новгорода, Нового Уренгоя, Владивостока, Вологды, Мурманска, Петрозаводска, Нарьян-Мара и других, потому что:
- Занимают лидирующие позиции в России по количеству операций на периферических артериях и аорте,
- обучались в ведущих медицинских центрах Европы, США и Китая,
- имеют патенты на изобретения,
- регулярно повышают свою квалификацию,
- в качестве экспертов участвуют во всероссийских и международных профильных конференциях.
- Мы проводим операции любого уровня сложности эндоваскулярно, без разрезов и общего наркоза, с коротким сроком госпитализации и быстрым восстановлением,
- применяем эндоваскулярные методы лечения в кардиологии, нейрохирургии, сосудистой хирургии, гинекологии, урологии, гепатологии, при лечении некоторых заболеваний суставов,
- используем качественные имплантируемые устройства и расходные материалы, соответствующие современным мировым стандартам медицины,
- практикуем собственные запатентованные методы лечения, которые опробованы, признаны и применяются многими специалистами в России.
- В клинике «Инномед» есть все необходимое современное оборудование, чтобы в любой момент провести как инвазивное, так и неинвазивное диагностическое обследование,
- статус специализированного сосудистого центра гарантирует пациентам «Инномеда», что наши врачи ультразвуковой и функциональной диагностики прошли соответствующую подготовку и хорошо знакомы с такими редкими проблемами и патологиями сосудов, как каротидная сеть в сонной артерии, синдром Мея-Тернера, синдром щелкунчика и так далее.
- Наша хирургическая команда стояла у истоков развития рентгенэндоваскулярных методов диагностики и лечения в своем регионе.
- на сегодня у нее накоплен двадцатилетний опыт лечения фибрилляции предсердий: за это время выполнено порядка четырех тысяч операций по изоляции устьев легочных вен методами радиочастотной аблации и криоаблации, причем эффективность радиочастотной аблации, выполненной нашей командой, составляет 85-90 процентов,
- хирургическая команда клиники «Инномед» занимает первое место в России по количеству операций на бедренных артериях, а также входит в число лидеров по количеству операций на периферических артериях и аорте.
Наши возможности и преимущества
- Центры и комплексные программы, ориентированные на полный цикл диагностики и лечения конкретного заболевания,
- своя современная рентгеноперационная, оборудованная в соответствии с актуальными мировыми стандартами,
- круглосуточный стационар с комфортными палатами,
- дружелюбный, внимательный, отзывчивый персонал,
- понятный процесс лечения: наши доктора в доступной форме разъясняют пациентам каждый этап – от диагностики до операции и послеоперационного ухода,
- обратная связь: где бы ни жил наш пациент, он может проконсультироваться у врача клиники, используя социальные сети или мобильную связь.