«Инномед» — один немногих медицинских центров в России, где лечат остеоартрит коленного сустава через один прокол в бедренной артерии. А хирург Андрей Дмитриевич Киселев — один из немногих врачей в России, кто владеет этим эндоваскулярным методом лечения.
Какие возрасты покорны остеоартриту, кто отвечает в вашем колене за воспаление и боль и в чем суть нового метода — рассказывает Андрей Киселев.
— Андрей Дмитриевич, что это за болезнь — остеоартрит коленного сустава — и насколько она распространена?
— Это достаточно распространенное заболевание. Во всем мире насчитывается более 650 миллионов пациентов с этим заболеванием старше 40 лет и 87 миллионов — от 20 до 40 лет. То есть мы видим, что заболевание характерно для лиц не только пожилого, но и молодого возраста.
Основной симптом — болевой синдром в коленном суставе. Сначала человек чувствует боль только при физической нагрузке, а затем, когда заболевание прогрессирует — в покое. Пациенты описывают эту боль по‑разному: у кого‑то она острая, колющая, у кого‑то — тянущая, ноющая и постоянная, у кого‑то периодическая, у кого‑то возникает только по ночам. Сформированной картины описания боли нет.
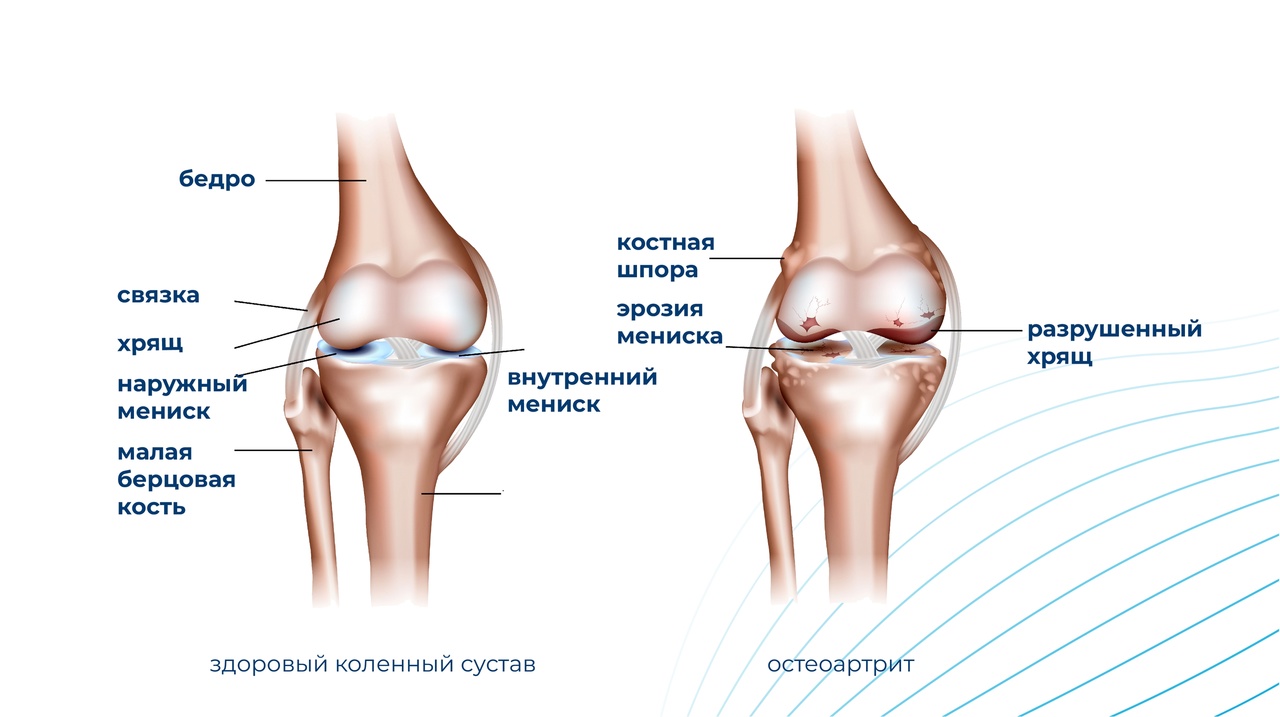
Диагностику остеоартрита можно начать с обычного рентгена коленного сустава: он достоверно покажет нам сужение суставной щели, наличие остеофитов, то есть краевых разрастаний, которых в норме быть не должно. Самый объективный метод — магнитно-резонансная томография: на МРТ мы можем гораздо раньше понять морфологические изменения в суставе, их значимость и способ лечения, который нужно выбрать на данном этапе развития заболевания.
— Многие люди начинают бороться с болевым синдромом с помощью нестероидных противовоспалительных препаратов, лечебной физкультуры, физиопроцедур. У кого‑то есть показания к эндопротезированию сустава. А как понять, что нужно обращаться к вам?
— Например, это тот случай, когда пациенту в течение шести месяцев не помогают таблетки и инъекции, и в то же время у нет показаний для большой операции по эндопротезированию сустава. Либо пациент слишком молод для такой операции: эндопротезирование сустава можно делать ограниченное количество раз за всю жизнь, поэтому стоит хорошо подумать, прежде чем решиться на него.
Или человек отказывается от операции по каким‑то своим внутренним причинам.
Наконец, есть люди, которым эндопротезирование коленного сустава противопоказано из‑за высокого индекса массы тела или из‑за таких диагнозов, как хроническая сердечная недостаточность и бронхиальная астма, которые не позволяют оперировать пациента под общим наркозом.
Во всех этих случаях приходит на помощь наша операция.
— В чем суть этого метода?
— Давно доказано, что в основе остеоартрита лежит воспаление, поэтому суть операции заключается в подавлении источника воспаления, что влечет за собой уменьшение болевого синдрома и увеличения объема активных движений. Такое вмешательство подходит пациентам, у которых еще нет деградации суставных поверхностей и болезнь относительно обратима.
— Как происходит операция, что конкретно вы делаете?
— Операция проходит под местной анестезией. Через один прокол в бедренной артерии мы с помощью специальных катетеров вводим контрастное вещество (этот метод исследования сосудов называет ангиография) и находим сосуд, который идет к зоне воспаления. А затем начинаем более селективную, то есть выборочную, катетеризацию: так как за воспаление, как правило, «отвечают» артерии диаметром
Найти его помогает и сам пациент: перед операцией мы спрашиваем у него, где именно он чувствует боль. Его слова в 95 процентах случаев совпадают с ангиографическими данными.
Когда сосуд, «ответственный» за воспаление найден, мы заходим в него с помощью микрокатетера и вводим специальные микрочастицы, которые должны правильно распределиться по току крови и закрыть маленькие сосуды. Искусство врача состоит в том, чтобы источник воспаления был подавлен, но при этом сохранились магистральные сосуды, а хрящ и все компоненты сустава питались по‑прежнему хорошо.
— А пациент что‑нибудь чувствует во время операции?
— В момент ввода контрастного вещества он чувствует жжение и распирание — это абсолютно нормально и терпимо. А во время ввода микрочастиц пациент не испытывает никаких неприятных ощущений.
— Как скоро после операции человек может вставать и ходить?
— Госпитализация любого стационарного пациента в нашей клинике составляет пять дней. После операции мы ставим специальное ушивающее устройство, которое позволяет нам зашить артерию изнутри для минимизации осложнений, и как минимум
— А это распространенный метод лечения?
— Он относительно нов — первые сообщения о таких операциях появились
— У вас они прошли успешно?
— Изначально успешность данной операции сводилась к тому, чтобы уменьшить нуждаемость человека в нестероидной противовоспалительной терапии. Но мы на этом не останавливаемся. Нам важно не только уменьшить нуждаемость пациента в лекарственных препаратах, главное — снизить болевой синдром и обеспечить больший объем активных движений, то есть сделать так, чтобы человек смог больше ходить, например, без палочки, легче спускаться и подниматься по ступенькам или мог сам ухаживать за собой.
Такая операция не относится к ряду вмешательств, которые вы делает один раз и на всю жизнь. Подобные операции можно выполнять несколько раз, до достижения оптимального эффекта для пациента.