Сегодня в клинике «Инномед» создается новое направление работы — Центр амбулаторной профилактики инсульта. Почему это важно и какие возможности Центр предоставляет своим пациентам, рассказывает заведующий отделением рентгенхирургических методов диагностики и лечения, сердечно-сосудистый хирург высшей категории Глеб Соболев.
— Глеб Александрович, что ждет пациента, который решит пройти профилактику инсульта в вашем Центре?
— В профилактику инсульта входит несколько блоков обследований: лабораторные анализы, функциональная диагностика и консультация врача-невролога, плюс могут потребоваться дополнительные исследования.
Зачем нужна такая подробная диагностика? Развитие инсульта сложно предупредить. Очень часто история, которая ему предшествует, протекает бессимптомно, и человек может не знать, что у него есть проблема, пока не произойдет сосудистая катастрофа. Поэтому так важно вовремя проходить обследование.
— Давайте подробнее расскажем о лабораторной диагностике.
Лабораторные анализы включают, во‑первых, общий анализ крови и общий анализ мочи, которые позволяют нам в целом оценить состояние систем организма: есть ли у человека заболевания воспалительного характера, проблемы с гемоглобином и так далее. То есть они не направлены напрямую на профилактику инсульта, но это базовое исследование, без которого не обойтись.
Во-вторых, мы берем биохимический анализ крови, куда входит анализ крови на холестерин и его части.
— А что значит «на части»?
— Как я всегда объясняю своим пациентам, есть холестерин «хороший» и холестерин «плохой». «Хороший» участвует в производстве гормонов, «плохой» — в образовании холестериновых бляшек. Как правило, повышенный уровень «плохого» холестерина означает предрасположенность к атеросклерозу. А ведь атеросклероз может привести к росту бляшек и увеличению риска развития инсульта.
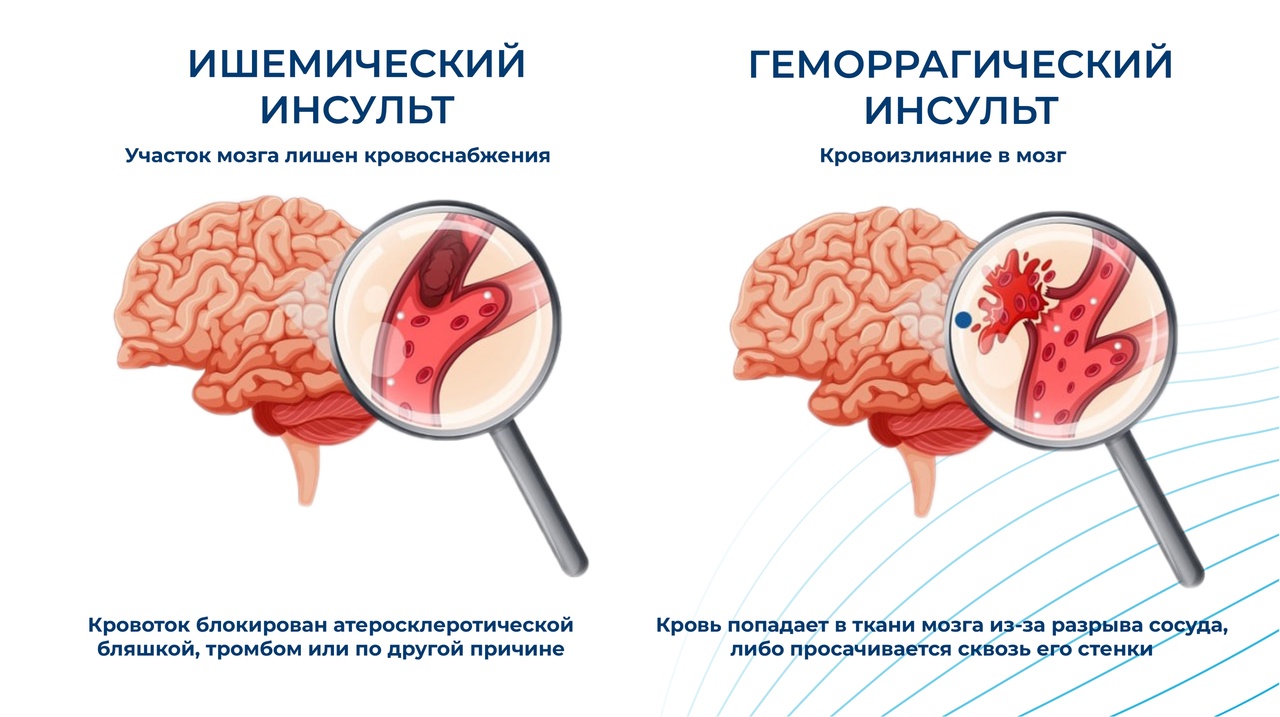
Вернемся к лабораторному исследованию: третий анализ, который мы будем рассматривать, это коагулограмма, то есть анализ крови на свертывающую систему. Зачем он нужен? Одним из видов инсульта является так называемый тромбоэмболический инсульт. Он случается, когда тромб отрывается и улетает в сосуды головного мозга. Значит, нам нужно определить, есть ли в организме тромб либо процесс тромбообразования. Для этого существует такой показатель как содержание в крови D‑димера.
— Что такое D-димер?
— Если в организме есть тромб, то организм пытается его рассосать своими силами. D‑димеры — частички тромба, белковые фрагменты, которые остаются плавать в русле крови после растворения кровяного сгустка. Если показатель по D‑димерам завышен, то мы понимаем, что где‑то в организме образовывается тромб.
Следующий блок исследований — функциональная диагностика. Здесь мы, во‑первых, проведем УЗИ артерий шеи — это золотой стандарт диагностики атеросклероза артерий шеи. По сути, проведя это исследование, мы с вероятностью 90 процентов обнаружим проблему, если она есть.
— Что врач увидит на УЗИ?
— Как правило, наличие атеросклеротических бляшек. Причем, нас будет интересовать не только наличие бляшки, но и то, насколько эта бляшка значима для организма. Как определяется значимость? Если сосуд сужен бляшкой более чем на 60 процентов, то это сужение является значимым. Кроме того, врача УЗИ будет интересовать скорость кровотока в проблемном месте.
— Какая скорость считается нормальной?
— В свободном сосуде кровоток ламинарный, то есть плавный, равномерный, а скорость его невысока — около
— Еще одно исследование — ЭХО КГ, то есть УЗИ сердца. Что оно позволяет нам увидеть?
— Существует такой врожденный порок развития как открытое овальное окно. По сути, это отверстие между предсердиями, которое должно было закрыться со временем, но не закрылось. И бывает так, что при незакрытом овальном окне у некоторых пациентов возникают состояния, которые расцениваются как микроинсульты. Почему они возникают? Тромбы из венозной системы, которые в норме должны улетать в легочную артерию и там растворяться, попадают в это отверстие, забрасываются в большой круг кровообращения и могут улететь в сосуды мозга.
Кроме тех или иных структурных изменений в сердце, мы обязательно оцениваем наличие каких‑либо тромботических масс в полостях сердца. В предсердиях есть дополнительные камеры, которые называются «ушки», и если пациент страдает от аритмии, то в этих ушках могут образовываться и скапливаться тромбы. Если тромб оторвется и улетит в сосуды головного мозга или шеи, развивается инсульт. Поэтому во время ультразвукового исследования сердца мы обязательно оцениваем наличие тромбов в ушках предсердий и, если находим, назначаем терапию.
С этим связано и третье исследование — холтеровское мониторирование, когда в течение суток оценивается электрокардиографическая активность сердца пациента. С его помощью доктор ищет нарушения ритма сердца, потому что, как мы уже проговорили, аритмия приводит к риску тромбообразования в ушках предсердий.
— Гипертония как‑то влияет на риск развития инсульта?
— При гипертонической болезни на фоне гипертонического криза давление может быть настолько высоким, что происходит разрыв сосуда в голове. И это тоже приводит к развитию инсульта. Поэтому в комплекс исследований для профилактики инсульта обязательно входит суточное мониторирование артериального давления. СМАД позволяет нам не только диагностировать гипертоническую болезнь, но и назначить пациенту индивидуальную терапию.
— Давайте подытожим: общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма, УЗИ сосудов шеи, эхокардиография, холтеровское мониторирование, СМАД. Это все, что нужно, чтобы распознать риск инсульта?
— Это основные методы функциональной диагностики, которые можно использовать для диагностики инсульта. Но есть и дополнительные методы — мы используем их, если у нас есть какие‑то сомнения.
Во-первых, это компьютерная томография артерий шеи и головного мозга с контрастированием. Зачем она нужна? Бывает так, что на УЗИ мы видим атеросклеротическую бляшку, которая, скажем так, не выглядит значимой для организма, но по тем или иным причинам вызывает у врача подозрения. Например, она не круглая, а заостренная, и поэтому на УЗИ выглядит нормально, при этом фактически эта бляшка является значимой. Поэтому если по данным УЗИ мы сомневаемся в значимости стеноза, то можем назначить дополнительно компьютерную томографию с контрастированием.
Но это исследование не всегда подходит, чтобы оценить сосуды головного мозга. Сосуды шеи обычно окрашиваются хорошо, а вот сосуды головы довольно мелкие, и оценить, если в них какие‑то изменения, сложно. Для этого есть другое, более точное исследование — церебральная ангиография.
Когда пациент прошел все блоки диагностических исследований, его осматривает врач-невролог, который оценивает результаты диагностики, определяет, есть ли у пациента риск развития инсульта, назначает консервативную терапию и решает, есть ли необходимость в оперативном лечении.
— Вот я обычный человек, у которого нет никаких установленных диагнозов вашего профиля. Как мне понять, не пора ли пройти все эти обследования?
— Первое: вам нужно обязательно обследоваться, если у кого‑то из ваших родных были инсульты.
Второе: на мой взгляд, любой человек старше
— А что может беспокоить?
— Непростой вопрос. Атеросклероз артерий шеи, например, никак себя не проявляет. Но есть признаки, на которые нужно обратить внимание. Это, в первую очередь, неврологические симптомы: вы заметили, что у вас начала слабеть одна рука или одна нога, или стал хуже видеть один глаз, или перед глазами появляются какие‑то непонятные пятна...
— А если часто болит голова?
— Это как раз не является типичным симптомом, связанным с атеросклерозом, потому что в сосудах нет болевых рецепторов, они не болят. Здесь можно обратить внимание на какие‑то необычные головные боли: если боль, например, систематически локализуется в одном месте — в области глаза, в области виска...
— Допустим, человек прошел весь цикл диагностики — и у него все нормально. Через сколько лет обследование нужно повторить?
— На этот вопрос будет отвечать невролог, который установит степень риска развития инсульта по результатам диагностики. Если риска нет — такому пациенту нет смысла проходить обследование каждый год. А если у пациента нашли атеросклеротическую бляшку и сосуд сужен на 50 процентов, то мы будем рекомендовать ему через три месяца сдать анализ крови на холестерин, чтобы проверить, как работает терапия, а через полгода — повторно пройти УЗИ сосудов шеи.
Все методы обследования и диагностики, которые мы используем в Центре амбулаторной профилактики инсульта (за исключением церебральной ангиографии), неинвазивны и не требуют госпитализации.
Имеются противопоказания. Нужна консультация специалиста.18+
Почему выбирают нас?
К нам едут со всей России — каждый год пациентами «Инномеда» становятся больше тысячи человек из Москвы, Санкт-Петербурга, Ярославля, Омска, Краснодара, Самары, Перми, Волгограда, Севастополя, Нижнего Новгорода, Нового Уренгоя, Владивостока, Вологды, Мурманска, Петрозаводска, Нарьян-Мара и других, потому что:
- Занимают лидирующие позиции в России по количеству операций на периферических артериях и аорте,
- обучались в ведущих медицинских центрах Европы, США и Китая,
- имеют патенты на изобретения,
- регулярно повышают свою квалификацию,
- в качестве экспертов участвуют во всероссийских и международных профильных конференциях.
- Мы проводим операции любого уровня сложности эндоваскулярно, без разрезов и общего наркоза, с коротким сроком госпитализации и быстрым восстановлением,
- применяем эндоваскулярные методы лечения в кардиологии, нейрохирургии, сосудистой хирургии, гинекологии, урологии, гепатологии, при лечении некоторых заболеваний суставов,
- используем качественные имплантируемые устройства и расходные материалы, соответствующие современным мировым стандартам медицины,
- практикуем собственные запатентованные методы лечения, которые опробованы, признаны и применяются многими специалистами в России.
- В клинике «Инномед» есть все необходимое современное оборудование, чтобы в любой момент провести как инвазивное, так и неинвазивное диагностическое обследование,
- статус специализированного сосудистого центра гарантирует пациентам «Инномеда», что наши врачи ультразвуковой и функциональной диагностики прошли соответствующую подготовку и хорошо знакомы с такими редкими проблемами и патологиями сосудов, как каротидная сеть в сонной артерии, синдром Мея-Тернера, синдром щелкунчика и так далее.
- Наша хирургическая команда стояла у истоков развития рентгенэндоваскулярных методов диагностики и лечения в своем регионе.
- на сегодня у нее накоплен двадцатилетний опыт лечения фибрилляции предсердий: за это время выполнено порядка четырех тысяч операций по изоляции устьев легочных вен методами радиочастотной аблации и криоаблации, причем эффективность радиочастотной аблации, выполненной нашей командой, составляет 85-90 процентов,
- хирургическая команда клиники «Инномед» занимает первое место в России по количеству операций на бедренных артериях, а также входит в число лидеров по количеству операций на периферических артериях и аорте.
Наши возможности и преимущества
- Центры и комплексные программы, ориентированные на полный цикл диагностики и лечения конкретного заболевания,
- своя современная рентгеноперационная, оборудованная в соответствии с актуальными мировыми стандартами,
- круглосуточный стационар с комфортными палатами,
- дружелюбный, внимательный, отзывчивый персонал,
- понятный процесс лечения: наши доктора в доступной форме разъясняют пациентам каждый этап – от диагностики до операции и послеоперационного ухода,
- обратная связь: где бы ни жил наш пациент, он может проконсультироваться у врача клиники, используя социальные сети или мобильную связь.